Benjolan di Leher: Algoritma Klinis
Benjolan di leher dapat disebabkan oleh berbagai kondisi. Mulai dari infeksi hingga kondisi tumor jinak atau bahkan keganasan.

Artikel ini akan memberikan gambaran bagaimana algoritma klinis terkait dengan gejala benjolan di leher.
Pendekatan Algoritma Benjolan di Leher
Download Algoritma Klinis Benjolan di Leher melalui link berikut ini.
[Download not found]
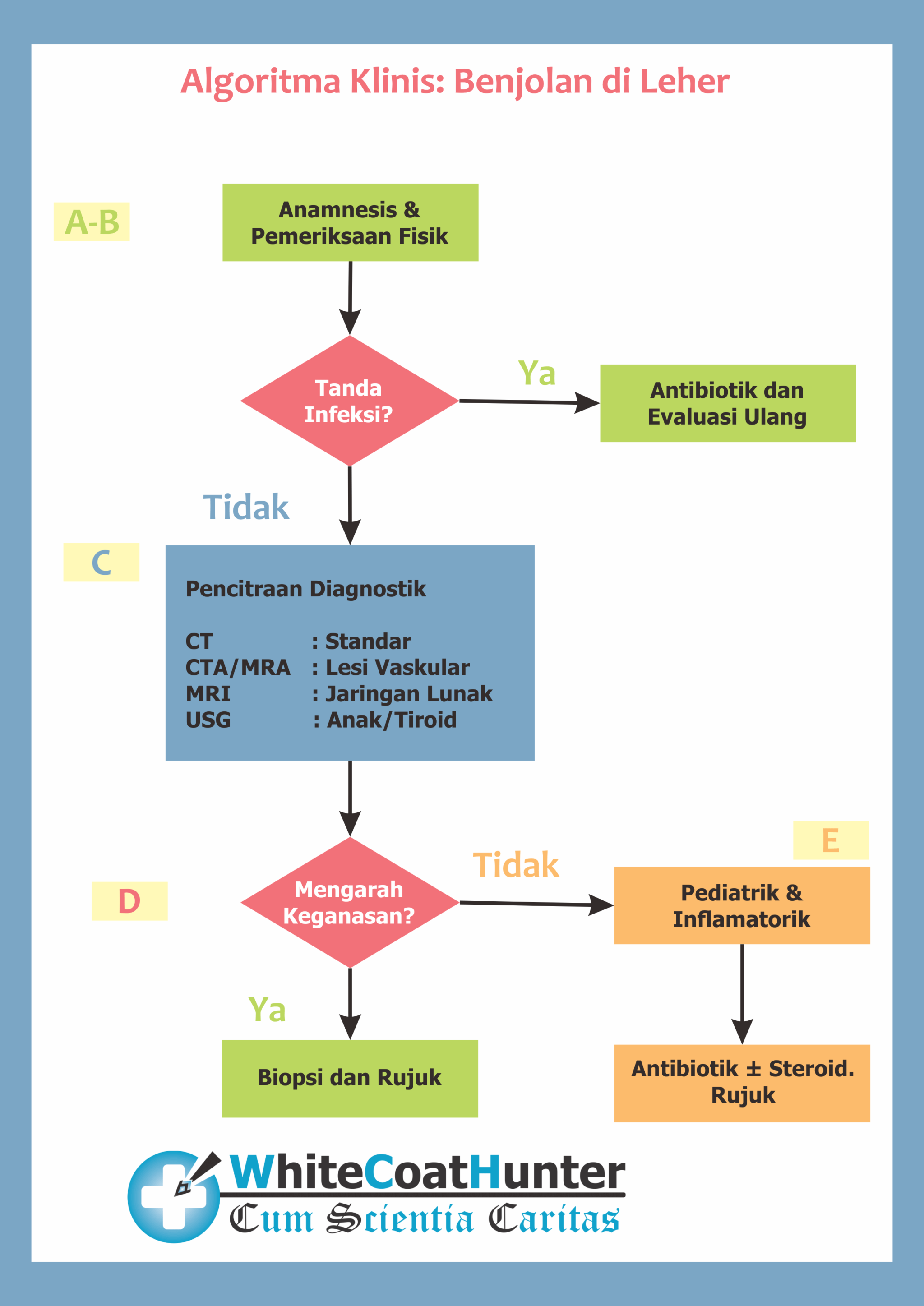
Algoritma Benjolan di Leher A
Anamnesis dan pemeriksaan fisik menyeluruh tetap menjadi andalan evaluasi awal benjolan di leher.
Gejala “red flag” utama meliputi:
- benjolan bertambah besar dengan cepat,
- disfagia,
- penurunan berat badan,
- otalgia,
- telinga terasa penuh,
- gangguan pendengaran,
- hemoptisis,
- epistaksis,
- parestesia, dan
- dispnea
Sembilan puluh persen massa leher anak adalah lesi jinak, terkait dengan respons inflamasi atau anomali kongenital.
Bila bukan benjolan di leher karena pembesaran tiroid, 80% dari benjolan di leher pada orang dewasa adalah “GANAS”.
Tanda dan gejala infeksi termasuk gejala:
- demam,
- menggigil,
- meriang,
- eritema,
- nyeri tekan pada benjolan, atau
- benjolan terasa hangat
Bila tanda dan gejala infeksi ini muncul maka harus segera diobati dengan pemberian antibiotik dan evaluasi ulang.
Algoritma B
Pemeriksaan kepala dan leher yang terperinci sangat penting.
Mobilitas, nyeri tekan, lokasi benjolan pada leher, kekencangan, fluktuasi, eritema, dan bruit terpalpasi adalah beberapa tanda yang harus diperhatikan.
Saluran aerodigestif harus dievaluasi melalui palpasi dan visualisasi dari dasar mulut, lidah, langit-langit, amandel, pangkal lidah, mukosa bukal, nasofaring, orofaring, laring, dan rongga hidung.
Algoritma C
Computed tomography (CT) adalah modalitas pencitraan yang paling sering digunakan.
Untuk menghindari radiasi pengion, ultrasonografi mungkin awalnya berguna dalam populasi anak karena mereka memiliki kemungkinan lebih tinggi dari proses inflamasi, infeksi, atau penyakit bawaan.
Ultrasonografi (USG) juga harus dipertimbangkan untuk massa tiroid, karena penggunaan CT dengan kontras yodium dapat menunda potensi perawatan radioiodine.
MRI berguna dalam menggambarkan anatomi jaringan lunak, terutama jika dicurigai adanya penyakit perineural.
CTA atau MRA dapat dipertimbangkan jika ada kecurigaan untuk lesi vaskular.
Algoritma D
Aspirasi jarum halus (Fine Needle Aspiration) atau biopsi jarum inti (Core Needle Biopsy) dapat dilakukan.
Jika tindakan ini belum mampu memastikan diagnosis, biopsi eksisi dapat dilakukan.
Namun, ahli bedah harus menyadari risiko penyebaran tumor.
Algoritma E
Jika lesi ditemukan menular, terapi konservatif dengan pengobatan antibiotik dan steroid yang mungkin dapat diberikan sementara lesi kongenital harus menjalani pengamatan dengan penilaian ulang untuk eksisi bedah.
Lesi neoplastik harus dirujuk ke ahli bedah onkologi kepala dan leher untuk pemeriksaan lebih lanjut untuk staging dan manajemen yang tepat.






